胃がん(胃癌)とは
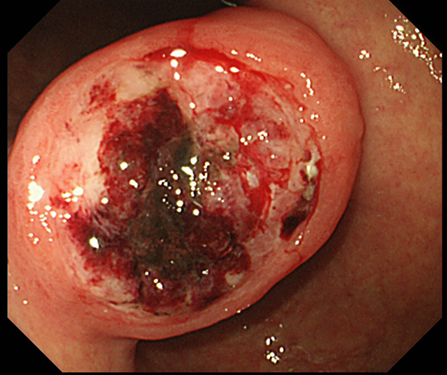 胃がんは、胃の内壁から発生する悪性腫瘍です。日本における胃がんの症例数は、1970年代をピークに減少傾向にありますが、依然として多くの患者がいます。
胃がんは、胃の内壁から発生する悪性腫瘍です。日本における胃がんの症例数は、1970年代をピークに減少傾向にありますが、依然として多くの患者がいます。
減少の理由は、ピロリ菌感染率の低下(衛生環境の改善)、食生活の変化(高塩分食品の摂取減少、冷蔵技術の普及による食品保存の向上)、および早期発見と除菌治療の普及によるものと考えられます。しかし、依然として高齢者層でのリスクが高く、特にピロリ菌感染者、喫煙者、高塩分食を好む人では発症が多いです。
目次
胃がん(胃癌)になりやすい人はどんな人?
胃がんになりやすい人はヘリコバクター・ピロリ(H. pylori)感染、食生活、喫煙などがあげられます。
また血のつながった家族に胃がんの人がある場合(家族歴)、胃がんになりやすいというデータがあります。
ピロリ菌感染者
最大のリスク要因で、感染していると非感染者に比べて2〜5倍胃がんリスクが高いとされています。 ピロリ菌は慢性胃炎や萎縮性胃炎を引き起こし、長期的に胃粘膜にダメージを与えることでがん化のリスクが増加します。 ピロリ菌感染の有無は、血液検査や呼気検査で調べることが可能です。
ピロリ菌に関してはこちらもご覧ください濃い味付けを好む人(高塩分摂取)
塩分の過剰摂取は胃粘膜を直接的に傷つけるため、胃がんのリスクが高まります。 特に、漬物、塩辛、干物、味噌汁などの塩分が多い食品を頻繁に摂取する人は注意が必要です。 WHOの報告では、1日5g以上の塩分摂取が胃がんリスクに関連するとのデータがあります。
喫煙者
喫煙は胃がんのリスクを1.5〜2倍高めるとされています。 タバコに含まれるニコチンやその他の有害物質が胃の粘膜にダメージを与え、発がんを促進します。 喫煙者は、ピロリ菌と組み合わさることでさらにリスクが増加します。
過剰な飲酒をする
長期的な過度のアルコール摂取は胃がんリスクを高めます。 特にアルコール分解酵素が弱い日本人の一部は、アルコール代謝中に生成されるアセトアルデヒドが胃粘膜にダメージを与えるためリスクが高いです。 ビールやウイスキーなどの強いお酒を多量に飲む人は注意が必要です。
胃がんの家族歴がある
家族に胃がん患者がいると、遺伝的素因や共有する環境要因により胃がんのリスクが高まります。 特に親や兄弟に胃がんの既往歴がある場合、定期的な胃カメラ(内視鏡検査)でのチェックが推奨されます。
胃がんの治療歴がある
胃がんの既往歴がある人は再発リスクが高いため、治療後も継続的な経過観察が必要です。 特にピロリ菌感染が残っている場合や、萎縮性胃炎が進行している場合は再発リスクが高くなります。
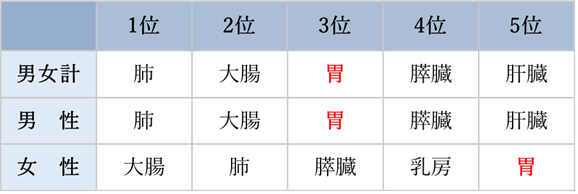
がん死亡数
胃がんによる死亡数は昔より改善してきていますが、以前高く、がんによる死亡原因として大腸がんに次いで多い状況です。
早期発見・早期治療、ピロリ菌の除菌の普及により、胃がんによる死亡率は改善傾向にありますが、依然として高い数値を示しています。
がん死亡数の順位(2022年)がん情報サービスより引用
胃がんの症状
胃がんの症状は、がんの位置、大きさ、深さ(深達度)などによって異なります。初期段階では症状が全くない、または非常に軽微であることが多いです。
がんが進行するにつれて以下のような症状が現れることがあります。
1. 胃痛(みぞおちの痛み)
初期段階では痛みがあまり強くなく、軽い不快感や胃のもたれ感、鈍い痛み程度であることが多いです。
発生タイミング
特に食後にみぞおちや上腹部に軽い違和感を覚えることがあります。
頻度
断続的に起こる場合があり、一時的に治まることも多いため見逃されやすいです。
胃がんによる胃痛の注意点
- 胃痛が断続的であっても、長期間続く場合は重要なサインである可能性があります。
- 通常の胃痛と違い、胃薬を飲んでも症状が改善しないことが多いです。
- 痛みが軽度であっても、数週間以上続く場合は早めに内視鏡検査を受けることが推奨されます。
2. 便が黒くなる(黒色便)
黒色便とは
黒色便はイカ墨のような真っ黒い便の状態です。黒色便(タール便)は、胃の中で出血が起きているサインです。
胃がんが進行すると、がん細胞が胃の内壁や血管を侵食して出血することがあります。胃で出た血液は、消化液(胃酸や酵素)によって分解され、黒い色に変わります。
消化された血液が腸を通って排泄されるため、黒くてタール状の便になるのです。初期段階では痛みがあまり強くなく、軽い不快感や胃のもたれ感、鈍い痛み程度であることが多いです。
黒色便が出たらどうすればいい?
一度だけの場合でも注意が必要です。特に、次の症状がある場合は早急に病院を受診してください。- 胃痛(みぞおちのあたりが痛む)
- 体重減少
- 吐血(コーヒーのかすのような色のものを吐くことがあります)
- 貧血症状(疲れやすい、顔色が悪い)
3. 食事量の減少
なぜ胃がんで食欲が低下するのか?
胃がんが進行すると、次のような理由で食欲が低下することがあります。- 胃の物理的な圧迫 胃がんが大きくなると、胃の内部が狭くなり、食べ物を受け入れるスペースが減少します。特に、胃の出口(幽門)付近にがんがあると、食べ物がうまく胃を通過できず、満腹感を感じやすくなります。
- 消化不良や胃のもたれ 胃がんによって胃の動きが悪くなると、食べ物が長時間胃に残り、消化不良や胃もたれが生じます。この不快感が食欲を減退させる原因となります。
4. 嘔吐、嘔気
なぜ胃がんで嘔吐が起こるのか?
胃がんによる嘔吐の原因には、胃の物理的な問題や化学的な要因、神経系の影響などが関係しています。- 胃の出口(幽門部)が塞がれる 胃がんが幽門(胃から十二指腸への出口)付近にできると、食べ物が胃から腸へスムーズに移動できなくなります。 結果、胃の中に食べ物が停滞し、満腹感や胃の膨張感を感じ、嘔吐を引き起こします。
- 消化不良 胃がんが胃の動きを妨げるため、食べ物が適切に消化されず、胃に食べ物が長くとどまることで吐き気や嘔吐が発生します。
5. 体重減少
なぜ胃がんで体重が減少するのか?
胃がんによる体重減少は、複数の原因が重なって起こることが多いです。主な原因は以下の通りです。-
- 食欲低下による摂取カロリー不足 胃がんが進行すると、
-
- や圧迫感、
-
- (少量の食事でお腹がいっぱいになる)によって食事量が減ります。 食べる量が減ることで、必要なカロリーや栄養素が不足し、体重が減少します。
- 消化・吸収不良 胃がんによって
-
- 。 胃から腸への食物の移動がスムーズでなくなると、栄養の吸収も悪くなり、体重減少に繋がります。
- がん細胞がエネルギーを消費する がん細胞は
-
- とするため、体の
-
- のです。 その結果、筋肉や脂肪が分解され、急速に体重が減少します。
- 吐き気や嘔吐 胃がんが進行すると、食事後に吐き気や嘔吐が起こり、食べたものが十分に消化・吸収されません。 吐いた後は食事を取る気がなくなり、長期的に摂取カロリーが不足します。
- がん性悪液質(がんせいえきしつ) 進行したがん患者には「
-
- 」と呼ばれる状態でが起こることがあります。
-
- がん性悪液質は、がんによって引き起こされる全身的な栄養失調と筋肉量の急激な減少です。がん性悪液質は、
-
-
- です。がん細胞が体内のエネルギーを大量に消費し、炎症性サイトカイン(IL-6やTNF-α)の過剰分泌によっ
- て代謝が異常に亢進するため、
-
- です。主に、体重減少、筋力低下、倦怠感、食欲不振が見られ、治療にも悪影響を及ぼします。治療には高たんぱくの栄養補給、抗炎症薬、制吐剤の使用、経腸栄養などが用いられ、早期の対応が重要です。
6. げっぷ
なぜ胃がんでげっぷが多くなるのか?
胃がんによって胃の機能が低下し、胃の中にガスがたまりやすくなることが原因です。- 胃の出口(幽門部)の閉塞 胃がんが胃の出口(幽門)付近にできると、食べ物が腸へスムーズに移動できなくなります。 胃の中に食べ物や消化液が長く留まるため、発酵が進みガスが発生し、げっぷが多くなります。
- 消化不良 胃がんにより胃の働きが低下すると、食べ物が十分に消化されずにガスが発生します。 これが胃内圧を高め、げっぷとして排出されます。
- 空気嚥下(そら飲み込み) 食事中や胃の不快感があると、無意識に空気を飲み込むことがあり、これがげっぷの原因になります。
胃がんで命を落とさないために
 胃がんで命を落とさないために重要なことは早期発見・早期治療です。
胃がんで命を落とさないために重要なことは早期発見・早期治療です。
特に過去にヘリコバクターピロリ菌の感染があった方や胃がんの家族歴がある方は
胃カメラ検査を受けるようにしましょう。
内視鏡検査は繰り返して受けることに意味があります。
一度の検査で満足せずに、定期的な検査を受けることを心がけましょう。
胃検査の種類
バリウム検査、胃内視鏡検査(胃カメラ検査)が一般的です。
バリウム検査
- 利点 バリウム検査は、胃の形状や粘膜の異常を広範囲に確認できるため、初期の異常発見に適しています。また、内視鏡に比べて体への侵襲が少なく短時間で済むため、苦痛が少ないと感じる人もいます。
- 欠点 微細な病変や早期胃がんの診断には限界があり、精度は内視鏡検査に劣るとされます。また、バリウムが腸に詰まるリスクがあり、便秘のある人は注意が必要です。
- がんの見落とし率 バリウム検査での胃がんの見落とし率は約10~20%とされ、特に早期の小さな病変は見逃される可能性があります。そのため、異常が疑われた場合は胃カメラ検査を追加することが推奨されます。
胃カメラ検査(内視鏡検査)
胃カメラ検査は、消化器の健康管理や疾患の早期発見を目的とした、胃や食道、十二指腸を直接観察する重要な検査です。胃がん、胃潰瘍、逆流性食道炎などの消化器疾患を正確に診断できるため、症状が出る前の早期段階で異常を見つけることが可能です。消化器系疾患の早期発見と予防において、胃カメラは信頼性が高い検査法です。進行してからでは治療が難しい胃がんなども、早期段階で発見すれば治癒率が大幅に向上します。
- 長所
大腸CT検査の長所は、腸の癒着が強い方や、大腸カメラの挿入が困難な方でも検査が可能なところです。 - 短所
残便を誤って病変と検出することがあります。また大腸CT検査で異常を認めた場合は、大腸内視鏡検査で精密検査を行う必要があります。
組織検査を行うことができません。
また大腸内視鏡検査の時と同様に大量の下剤の服用をし、大腸の中の便をすべて洗い流す必要があります。
ABC検診
ABC検診とは?
ABC検診とは、胃がんのリスクを評価するために行われる検診で、血液検査でピロリ菌感染と胃粘膜萎縮の有無を調べるものです。正式には「胃がんリスク検診」とも呼ばれます。
1. ABC検診の仕組み
以下の2つの検査を行い、結果によって胃がんのリスクをA~Dの4つのグループに分類します。
- ピロリ菌抗体検査:現在または過去のピロリ菌感染の有無を調べる。
- ペプシノゲン検査:胃粘膜の萎縮の進行度を調べる。
2. リスク分類(A~Dの分類)
- ABC検診は胃がんそのものを診断するものではなく、必要に応じて内視鏡検査が行われます。
- ピロリ菌除菌後でも胃粘膜の萎縮が進んでいる場合はリスクが残る可能性があります。
| グループ | ピロリ菌抗体 | ペプシノゲン | リスクレベル | 説明 |
|---|---|---|---|---|
| A群 | 陰性 | 陰性 | 低リスク | ピロリ菌感染なし、胃粘膜も正常。胃がんリスクは低いがゼロではない。 |
| B群 | 陽性 | 陰性 | 中リスク | ピロリ菌感染ありだが、胃粘膜の萎縮はまだ進んでいない。 |
| C群 | 陽性 | 陽性 | 高リスク | ピロリ菌感染あり、かつ胃粘膜萎縮が進んでいる。胃がんリスクが高い。 |
| D群 | 陰性 | 陽性 | 最高リスク | ピロリ菌が除菌されているが、萎縮が進行しているため胃がんリスクが高い。 |
治療
POINTがん治療で大事なことは早期発見、早期治療です。
胃がんは進行すると周囲の臓器やリンパ節、遠くの臓器に転移を起こします。がん治療で大事なことはなるべく早い段階で発見し、治療を行うことです。
胃がんの場合、胃の内壁や粘膜にとどまっているステージI(早期胃がん)の場合、5年相対生存率は約90%から96%と報告されています。
早期胃がんは内視鏡治療で治る可能性が高い。
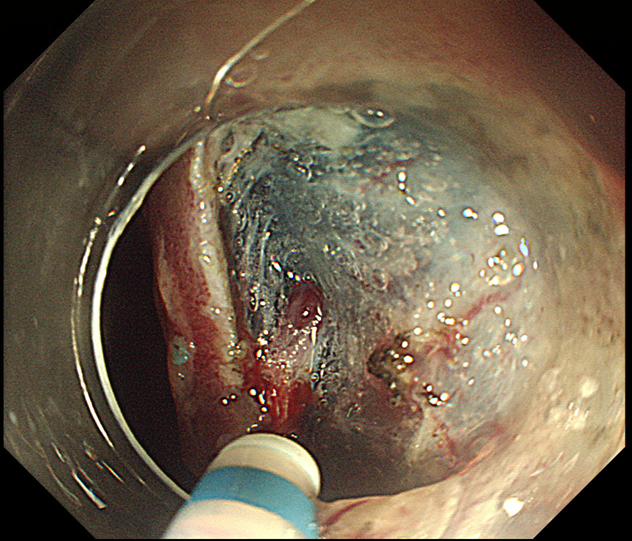 がんに対する内視鏡治療はここ20年程の間、格段に進歩してきています。現在では粘膜や粘膜下層の一部までの深さに留まる早期の胃がんは、内視鏡治療で高い確率で根治が可能となりました。内視鏡治療は通常1週間程度の入院治療で完了し、腹部に手術の傷もできないため、術後も体力がほぼ落ちることがなく、治癒が見込めます。
がんに対する内視鏡治療はここ20年程の間、格段に進歩してきています。現在では粘膜や粘膜下層の一部までの深さに留まる早期の胃がんは、内視鏡治療で高い確率で根治が可能となりました。内視鏡治療は通常1週間程度の入院治療で完了し、腹部に手術の傷もできないため、術後も体力がほぼ落ちることがなく、治癒が見込めます。
胃がんの治療法
1. 内視鏡治療
早期胃がんが粘膜内や粘膜下層に限定されている場合、内視鏡的粘膜切除術(EMR)や内視鏡的粘膜下層剥離術(ESD)の適応となります。胃の粘膜と粘膜下層を内視鏡を用いて切除します。内視鏡治療の特徴は体への負担が少なく、入院期間も短い、手術で胃が小さくなることがないなど利点が多数あります。治療効果は昔ながらの外科的な胃切除と比べて治療成績はかわりがありません。
2. 手術
がんが粘膜下層の深部からより深い領域まで浸潤してしまった場合やリンパ節に転移している場合、腫瘍を含む大腸の一部を切除する外科手術(部分切除術)が行われます。必要に応じて、近くのリンパ節も同時に切除されます。
3. 全身化学療法
いわゆる抗がん剤と呼ばれる治療です。化学療法は手術前の腫瘍縮小を目的にする場合、術後の再発を抑制する目的の場合、手術治療の適応がない場合に行われます。
主な化学療法薬
胃がんの治療に用いられる代表的な化学療法薬には以下のものがあります:
主な抗がん剤- フルオロウラシル系(5-FU、S-1[テガフール・ギメラシル・オテラシル]) DNA合成を阻害し、がん細胞の増殖を抑える。
- プラチナ製剤(シスプラチン、オキサリプラチン) がん細胞のDNAを破壊する。
- タキサン系(パクリタキセル、ドセタキセル) 細胞分裂を阻害する。
- 分子標的薬(トラスツズマブ:HER2陽性の場合 HER2タンパク質を標的にがん細胞を攻撃する。
胃がんの質問
胃がんステージ4の生存率は?
胃がんのステージ4での5年生存率は約5.9~7.3%と報告されています。近年の治療法の進歩により、特に標的療法や免疫療法が導入されたことで、一部の患者さんでは以前よりも長く生存することが可能になっています。
ステージ4とは?
胃がんのステージ4は、がんが胃以外の遠隔臓器(肝臓、肺、腹膜など)に転移している状態を指します。また、がんがリンパ節を広範囲に転移している場合も該当します。この段階では手術による根治は難しいことが多く、化学療法などの全身療法が中心となります。
胃がんの手遅れの症状は?
- 持続的な胃痛 みぞおち付近や上腹部に強い痛みがあり、食後や夜間に悪化することがあります。 がんが胃の壁を貫通し、周囲の臓器を圧迫・浸潤すると痛みが強くなります。
- 体重減少と極端な食欲不振 短期間での**急激な体重減少(数か月で5%以上)**が見られる。 食べる量が減り、少量の食事でもすぐに満腹感を感じる(早期満腹感)。 栄養吸収が低下するため、体力が著しく落ちます。
- 腹部のしこりや腹水 進行がんでは、胃の近くのリンパ節や肝臓に転移し、しこりとして感じられることがあります。 腹水(お腹に水がたまる症状)が見られる場合、がんが腹膜に転移している可能性があります。
- 黄疸(皮膚や目が黄色くなる) がんが肝臓や胆管に転移すると、胆汁の流れが阻害されて黄疸が現れます。
- 背中や腰への痛み がんが胃の背後に浸潤すると、背中の鈍い痛みを感じることがあります。 これは周囲の神経が圧迫されることが原因です。
- 全身の衰弱・がん悪液質 がんが全身に影響を及ぼすと、**がん悪液質(極端な体重減少と筋肉の減少)**が進行し、栄養補給が困難になります。 免疫力が低下し、感染症にかかりやすくなります。
胃がんの前兆は?
胃がんの前兆には、持続的な胃の不快感や胃もたれ、食欲不振、早期満腹感が挙げられます。また、げっぷや胸やけ、吐き気、嘔吐が続くことも注意すべきサインです。体重の急激な減少や黒色便(タール便)が出る場合、胃内出血が疑われます。慢性的な貧血や倦怠感も前兆の1つです。背中や肩への痛みが出ることもあり、ピロリ菌感染がある人は特に注意が必要です。
これらの症状が数週間続く場合、早期に内視鏡検査を受けることが大切です。
当院では各務原市はもちろんですが、岐阜市、岐南町、関市、笠松町、羽島市、瑞穂市にお住いの方からも胃がんの診察や検査でご来院して頂いております。
当院は、経験豊かな消化器内視鏡専門医・消化器病専門医が診療にあたっております。胃がんの症状でお悩みの方はお気軽に当院へご相談ください。
当院は国道156号線沿いに位置しており、本巣市、山県市、美濃加茂市、美濃市、郡上市、一宮市、江南市、犬山市、扶桑町、大口町からのアクセスも良いため多くの患者様にご来院いただいております。
文責:東海内科・内視鏡クリニック岐阜各務原院 院長 神谷友康