目次
糖尿病がある方で以下の項目に当てはまる人は要注意です

糖尿病性腎症は初期段階ではほとんど自覚症状がありませんが、腎機能の低下が進むことで以下のような変化が見られることがあります。
- 尿に泡が多くなる(タンパク尿)
- 顔や手足のむくみ
- 尿の回数が増える、夜間頻尿
- 倦怠感や疲れが取れない
こうした症状がある方は、糖尿病性腎症の可能性があるため、早めの検査が重要です。
糖尿病性腎症の診療を行っています。
当院では、糖尿病に関連する合併症の一つである「糖尿病性腎症」の早期発見・治療に力を入れています。糖尿病性腎症は、血糖コントロールが不十分な状態が続くことにより腎臓に障害が生じる病気で、進行すると透析が必要になる場合もある重大な疾患です。
糖尿病性腎症とは?

糖尿病性腎症は、糖尿病の合併症の中でも特に注意が必要な腎臓の病気です。高血糖状態が長期間続くと、腎臓の細かい血管(糸球体)が傷つき、老廃物をろ過する機能が徐々に低下していきます。自覚症状が出にくく、気づかないうちに進行することが特徴です。
糖尿病性腎症は慢性腎臓病(CKD:Chronic Kidney Disease)の代表的な原因の一つです。
糖尿病によって長期間にわたり高血糖状態が続くと、腎臓の細かい血管(糸球体)が徐々にダメージを受けていきます。これにより、尿にたんぱくが漏れ出したり、腎機能(GFR:糸球体濾過量)が低下していく状態が「糖尿病性腎症」です。
この糖尿病性腎症は、CKDの進行ステージに応じて分類され、放置すると腎不全へ進行し、最終的に透析が必要になることもあります。実際、日本では新たに透析が始まる患者さんの原因疾患の第1位が糖尿病性腎症です。
透析との関係について
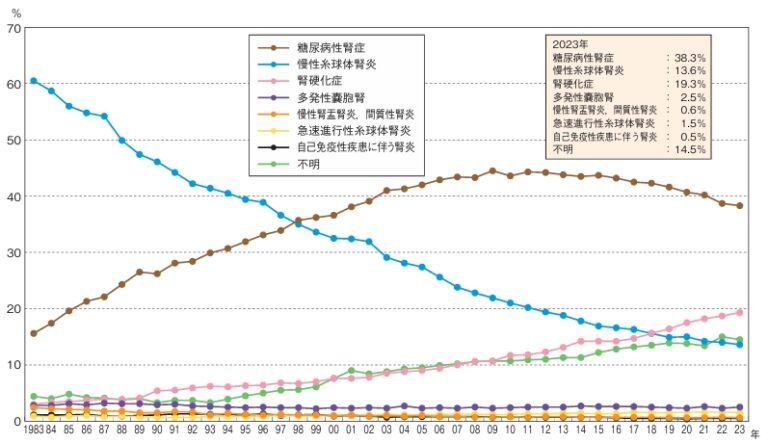 糖尿病性腎症は、進行すると末期腎不全(腎機能の極度な低下)に至ることがあり、その際には腎臓の代わりに体内の老廃物や余分な水分を排出する治療、すなわち「人工透析(血液透析または腹膜透析)」が必要になります。現在、日本国内における透析導入の原因のうち、最も多いのが糖尿病性腎症であり、
糖尿病性腎症は、進行すると末期腎不全(腎機能の極度な低下)に至ることがあり、その際には腎臓の代わりに体内の老廃物や余分な水分を排出する治療、すなわち「人工透析(血液透析または腹膜透析)」が必要になります。現在、日本国内における透析導入の原因のうち、最も多いのが糖尿病性腎症であり、
人工透析とは
透析は週に数回、数時間をかけて行う必要があり、生活への影響も大きく、身体的・精神的な負担も少なくありません。そのため、糖尿病性腎症は「透析に最も近い合併症」ともいえ、何よりも早期発見・早期治療、そして予防が重要です。当院では定期的な検査と治療計画の見直しにより、透析導入をできる限り避けることを目指しています。
人工透析導入後の予後について
糖尿病性腎症によって透析導入となった場合、他の原因(例:慢性糸球体腎炎など)で透析を受けている方と比べ、全体的な予後はやや厳しいとされています。これは糖尿病による動脈硬化の進行や、心血管疾患のリスクが高いためです。透析患者さんの中でも糖尿病性腎症を原因とする方は、心筋梗塞や脳卒中などの心血管イベントの発症率が高く、これらが生命予後に大きな影響を与える要因となっています。
また、神経障害や網膜症などの糖尿病合併症をすでに抱えているケースも多く、生活の質(QOL)にも影響が出やすい傾向があります。そのため、透析導入後も血糖コントロールや合併症管理、心血管リスクの低減に向けた包括的な医療サポートが極めて重要です。
当院では、透析患者さんに対しても継続的な内科的サポートを行い、少しでも良好な生活を続けていただけるよう取り組んでいます。糖尿病性腎症と診断された方は、透析を回避するためにも、早期の医療介入と継続的な治療をお勧めします。
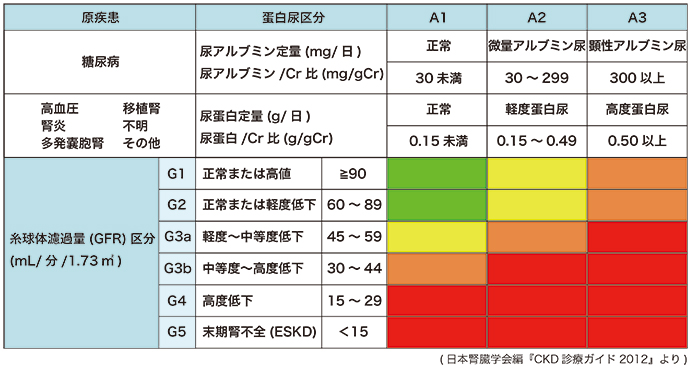
慢性腎臓病(CKD)の段階
糖尿病性腎症は、慢性腎臓病(CKD)の一つです。CKDはGFR(糸球体濾過量)の値により、以下のようなステージ分類がされています。
いつ腎臓内科にかかるべきか
一般的にはG3a以下(GFRが60未満)になった時点で、腎臓専門医(腎臓内科)による評価と治療が推奨されます。糖尿病をお持ちの方は、早期から定期的にeGFRをチェックすることが重要です。当院ではCKDのステージに応じた丁寧な説明と治療方針の提案を行っております。
糖尿病性腎症の検査と診断
糖尿病性腎症の検査には下記の検査を行います。
- 尿検査(尿タンパク、尿アルブミン)
尿中にタンパク質がどの程度漏れているかを確認します。特にアルブミンは分子量が小さく、腎臓の機能低下により初期段階から尿中に出てきます。尿タンパクが持続的に陽性である場合、腎障害の進行を疑います。
- 微量アルブミン尿検査
ごく初期の腎障害を捉えるために有用な検査です。30mg/gCr以上の微量アルブミン尿が3か月以上続くと、糖尿病性腎症の可能性が高まります。定期的なスクリーニングによって、腎症の早期発見・介入が可能になります。
- 尿沈渣検査
尿を遠心分離して沈殿物を顕微鏡で観察し、赤血球・白血球・円柱などの有無や形態を評価します。糸球体由来の異常(変形赤血球や顆粒円柱)が見つかる場合、腎炎性疾患の可能性を示唆することもあり、糖尿病性腎症の鑑別に重要です。
- 血液検査(クレアチニン、eGFR)
血清クレアチニン値は腎機能を評価する代表的な指標です。これに基づき計算されるeGFR(推算糸球体濾過量)は、腎機能の程度を数値化し、CKDのステージ分類や治療方針の策定に用います。eGFRの低下は腎機能の進行的な悪化を意味します。
これらの検査を定期的かつ総合的に行うことで、糖尿病性腎症の病期を把握し、適切な時期に治療介入を行うことが可能となります。当院では、これらの評価項目を丁寧に確認し、患者様一人ひとりに最適な検査計画と治療戦略をご提案いたします。
糖尿病性腎症の治療
糖尿病性腎症の治療は、以下の3つの柱を中心に進めていきます。治療の主な目的は、腎機能の悪化を防ぎ、心血管疾患や透析への進行リスクを減らすことです。
血糖コントロール
糖尿病性腎症の最も基本となる治療です。高血糖が持続することで、腎臓の血管や糸球体にダメージを与えるため、適正な血糖値を維持することが腎症の進行を抑える鍵となります。
目標HbA1cは個人の年齢や合併症の有無によって調整されますが、一般的には 7.0%未満 を目指します。インスリン療法や経口血糖降下薬(SGLT2阻害薬など)を適切に使って血糖を安定させます。腎機能が低下している場合には、使用できる薬剤が限られるため、慎重な薬剤選択が必要です。
1型糖尿病の患者さんの場合
インスリンの分泌がされていないため、根本的にインスリンを体外から補充する必要があるため、インスリンの皮下注射による治療を行います。 またSGLT-2阻害薬などの内服薬なども併用することがあります
2型糖尿病の患者さんの場合
食事内容の見直しや運動療法と並行して薬物療法を行う場合があります。
内服薬で血糖値を下げるお薬を処方します。近年糖尿病薬の種類は増えてきており、DPP-4阻害薬やSGLT-2阻害薬といった比較的新しい薬から、従来からあるメトホルミン、インスリン抵抗性改善薬、SU剤、グリニド系製剤など治療薬の選択肢は広がってきています。
代表的な糖尿病治療薬は以下の通りです。
- ビグアナイド薬
肝臓での糖新生の抑制 - チアゾリジン薬
骨格筋・肝臓でのインスリン感受性の改善 - スルホニル尿素薬
インスリン分泌の促進 - 速効型インスリン分泌促進薬(グリニド薬)
速やかなインスリン分泌の促進 - DPP-4阻害薬
血糖依存でのインスリン分泌促進、グルカゴン分泌抑制 - α-グルコシダーゼ阻害薬
糖質の腸管での吸収遅延 - SGLT2阻害薬
腎臓での糖分の再吸収阻害 - GLP-1受容体作用薬
血糖に依存したインスリン分泌促進、グルカゴン分泌抑制、胃排出遅延 - インスリン製剤
インスリンを注射で体内に補充します。
病態によって、複数種類の経口薬を組み合わせることがあります。長年同じ薬を飲んでいる方も、新しい薬を服用することで血糖コントロールがより楽になったりすることもあります。2型糖尿病の患者さんであっても、食事療法・運動療法・経口薬で治療を行っても効果が見込めない場合にはGLP-1製剤の注射やインスリン注射を開始することがあります。
- 尿蛋白の管理
尿中にアルブミンやたんぱくが出ている状態は、腎機能障害のサインです。尿蛋白を減らす治療は、腎症の進行を防ぐために不可欠です。 血圧を下げる薬の中でも、特にARBやACE阻害薬が効果的です。 SGLT2阻害薬も、尿蛋白を減らすことが報告されており、近年は腎保護の薬剤としても期待されています。
血圧管理
糖尿病性腎症では高血圧も進行因子の一つです。血圧の上昇は腎臓への負担を増やし、糸球体の損傷を加速させるため、厳格な管理が求められます。 一般的な目標血圧は130/80 mmHg未満 とされています。治療薬剤は特にARB(アンジオテンシンII受容体拮抗薬)やACE阻害薬 は、尿蛋白を減らす効果があり、腎臓保護の観点からも優先的に使用されます。 これらの薬剤は、尿中アルブミンが出ている段階からの使用が推奨されています。
生活習慣の見直し
食事管理は、腎機能の進行抑制だけでなく、血糖・血圧のコントロールにも直結する大切な柱です。
塩分制限:目安として1日6g未満。塩分を控えることで血圧が安定しやすくなります。
タンパク質制限:ステージが進行している場合は、腎臓の負担を軽減するために、1日あたり 0.8~1.0g/kg 程度に制限されることがあります(医師・栄養士の指導が必要)。
カロリーの適正化:肥満を避け、必要以上のカロリー摂取を防ぐようにします。 カリウム・リンの管理:腎機能が高度に低下している場合には、これらのミネラルの過剰摂取に注意が必要です。
問い合わせ
 当院では、糖尿病性腎症に対する診療を行っております。糖尿病がある方で腎機能が悪いなどと指摘された方は当院に一度ご相談ください。糖尿病性腎症はしっかり治療を行うことで透析の予防が見込める疾患です。手遅れにならないように早めの受診をしましょう。
当院では、糖尿病性腎症に対する診療を行っております。糖尿病がある方で腎機能が悪いなどと指摘された方は当院に一度ご相談ください。糖尿病性腎症はしっかり治療を行うことで透析の予防が見込める疾患です。手遅れにならないように早めの受診をしましょう。
当院では腎臓内科専門医(水曜日午前のみ)による診療を行っております。地域の皆様になるべく専門治療を受けていただきやすい環境を整えることに注力をしています。
不安なことがありましたら当院にご相談ください。些細なことでもかまいませんので、なにか気になることがありましたらお気軽に当院へお越しください。
当院では各務原市はもちろんですが、岐阜市、岐南町、関市、笠松町、羽島市、瑞穂市にお住いの方からも糖尿病性腎症の診察や治療を目的にご来院して頂いております。
当院は、糖尿病治療にも力を入れております。少しでも気になる症状がある方、血糖値が高い方、身内に糖尿病の治療を受けている方がいらっしゃる場合はお気軽に当院へご相談ください。
また、当院は国道156号線沿いに位置しており、本巣市、山県市、美濃加茂市、美濃市、郡上市、一宮市、江南市、犬山市、扶桑町、大口町からのアクセスも良いため多くの患者様にご来院いただいております。

文責:東海内科・内視鏡クリニック岐阜各務原院 院長 神谷友康